Forschung

FORSCHUNG
In unseren Arbeitsgruppen beschäftigen wir uns mit vielfältigen Fragestellungen und methodischen Ansätzen, die geriatrische neurologische Themen zum Gegenstand haben. Die Themen reichen von der Laborforschung über klinische Studien zur Wirksamkeit von Medikamenten und der Versorgungsforschung bis hin zur Erforschung des Gehirns mittels molekularer Bildmarker. Im Mittelpunkt des Interesses steht die translationale Forschung.
Besuchen Sie unser Labor in einem Kurzfilm:
V4 Film Hd
Wenn Sie eine Doktorarbeit oder Masterarbeit suchen, kontaktieren Sie uns!
Forschungsthemen
Krankheits-orientierte Forschung Laborforschung
Ziele
Ziel der Arbeitsgruppe ist es, pathologische Mechanismen in neurologischen Krankheiten des alternden Menschen zu untersuchen und die daraus resultierenden Erkenntnisse in neue Therapieformen zu übertragen.
Wir befassen uns unter anderem mit der Rolle natürlich vorkommender Autoantikörper (nAbs) in den neurodegenerativen Erkrankungen Morbus Alzheimer und Morbus Parkinson sowie deren Glykosylierungsmuster.
Zusätzlich arbeiten wir an der Etablierung von Modellsystemen zur Untersuchung der Funktion einzelner Zelltypen in akuten und chronischen (neuroinflammatorischen) Krankheitsphasen.
Methodik
Im Rahmen unserer Forschungsprojekte wenden wir ein breites Methodenspektrum an, welche proteinbiochemische, molekularbiologische und zellbiologische Arbeitstechniken umfasst,
darunter:
⦁ Aufreinigung von nAbs aus Serumproben sowie aus IVIg, um diese in den nachfolgenden Methoden zu untersuchen
⦁ MALDI-TOF MS (in Kooperation mit der Ruhr-Uni Bochum) zur Aufdeckung der spezifischen Glykosylierungsmuster
⦁ Surface Plasmon Resonance Spectroscopy (SPR) (in Kooperation mit dem Forschungszentrum Jülich), um Bindungskinetiken zwischen Peptiden und unseren aufgereinigten/hergestellten Antikörpern aufzudecken
⦁ Single-Cell PCR, um die genetische Information von Autoantikörpern aufzudecken und anschließend auf dieser Grundlage monoklonale Antikörper herstellen zu lassen (s. Albus et al. 2019)
⦁ Organotypische hippocampale Schnittkulturen von Mäusen (OHSC) als Modellsystem für organismische Fragestellungen (s. Richter et al. 2020)
Patienten-orientierte Forschung Versorgungsforschung
Ziele
Das Gebiet der medizinischen Forschung bietet vielfältige Arbeitsfelder. Neben der biomedizinischen Grundlagenforschung und der krankheitsorientierten Forschung, die beide auf der Ebene von Zellen, Geweben und Tiermodellen im Labor stattfinden, gibt es die klinische Forschung, die die Wirksamkeit neuer Behandlungen überprüft. Über diese Betätigungsfelder hinaus gibt es ein weiteres, oft unterschätztes bzw. weitgehend unbekanntes Forschungsgebiet, die Versorgungsforschung.
„Versorgungsforschung ist die wissenschaftliche Untersuchung der Versorgung von Einzelnen und der Bevölkerung mit gesundheitsrelevanten Produkten und Dienstleistungen unter Alltagsbedingungen“ (Arbeitskreis Versorgungsforschung beim wissenschaftlichen Beirat der Bundesärztekammer 2004)
Konkret geht es bei der Versorgungsforschung um die Untersuchung der Kranken- und Gesundheitsversorgung in Krankenhäusern, in den Praxen niedergelassener Ärzte und sonstigen Gesundheitseinrichtungen. Die Krankenversorgung umfasst hierbei die Betreuung, Pflege, Diagnose, Behandlung und auch Nachsorge von Patienten durch medizinische und nicht-medizinische Anbieter von Gesundheitsleistungen sowohl in medizinischer als auch psychosozialer Hinsicht. Der Begriff Gesundheitsversorgung schließt neben allen Formen der Krankenversorgung auch alle Formen der Prävention und Gesundheitsförderung ein.
Die Versorgungsforschung untersucht also die „Wirklichkeit“ der medizinischen Versorgung. Sie liefert Informationen über Einsatz, Erfolg und Risiken von diagnostischen und therapeutischen Verfahren sowie Versorgungskonzepte unter Alltagsbedingungen und beantwortet Fragen, die weder die biomedizinische Grundlagenforschung noch die klassische klinische Forschung beantworten können.
Basierend auf den Antworten, die die Versorgungsforschung liefert, soll eine kontinuierliche Verbesserung der Kranken- und Gesundheitsversorgung und mittel- bis langfristig die drei zentralen Ziele der Versorgung - Patientenorientierung, Qualität und Wirtschaftlichkeit - erreicht werden.
Die Versorgungsforschung
… beschreibt die Inputs, Prozesse und Ergebnisse von Kranken- und Gesundheitsversorgung,
einschließlich der auf sie einwirkenden Rahmenbedingungen (Deskription/Diagnose),
… erklärt Bedingungszusammenhänge soweit wie möglich kausal (Analyse),
… trägt zur Neuentwicklung theoretisch und empirisch fundierter oder zur Verbesserung vorhandener Versorgungskonzepte bei,
… erforscht diese Versorgungskonzepte begleitend oder retrospektiv und
… evaluiert Versorgungsstrukturen und -prozesse oder definierten Versorgungskonzepten
unter Alltagsbedingungen mit validen Methoden
(nach [Arbeitskreis Versorgungsforschung 2004]).
Patienten-orientierte Forschung Klinische Studien
Ziele
Wir führen eine Anzahl von klinische Studien durch.
Meist handelt es sich um Studien, die nicht-medikamentöse Fragestellungen bearbeiten. Daneben führen wir auch klinische Prüfungen von Medikamenten nach AMG durch (s. unten).
Studien nach AMG
Klinische Studie = Klinische Prüfung (§ 4 Abs. 23 AMG)
„Jede am Menschen durchgeführte Untersuchung, die dazu bestimmt ist, klinische oder pharmakologische Wirkungen von Arzneimitteln zu erforschen oder nachzuweisen oder Nebenwirkungen festzustellen oder die Resorption, die Verteilung, den Stoffwechsel oder die Ausscheidung zu untersuchen, mit dem Ziel, sich von der Unbedenklichkeit oder Wirksamkeit der Arzneimittel zu überzeugen.“
Arten klinischer Studien
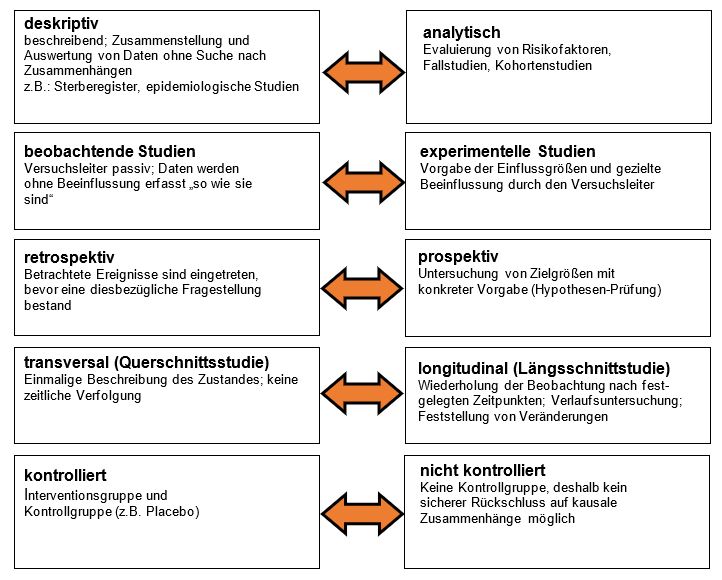
Meist werden klinische Studien durchgeführt, um eine neue potentielle Therapie für eine Erkrankung auf dem Arzneimittelmarkt zuzulassen.
Die Durchführung von klinischen Prüfungen nach den §§ 40 ff. Arzneimittelgesetz (AMG) ist Voraussetzung für die Entwicklung, Zulassung und Überwachung neuer Arzneimittel. Dies gilt seit der 4. MPG - Novelle auch für die Hersteller von Medizinprodukten (z.B. Implantate, OP-Material, aber auch Labordiagnostika), die sich seither auch mit den Verträgen rund um klinische Prüfungen nach den §§ 19 ff. Medizinproduktegesetz (MPG) auseinandersetzen.
Phasen klinischer Studien
Klinische Studien werden in mehrere Phasen (Präklinik und Phasen I bis IV) unterteilt, die nacheinander ablaufen:
Präklinische Phase (Untersuchungen an Zellkulturen oder Tiermodellen)
In dieser Phase werden mögliche Substanzen daraufhin getestet, ob sie für die Arzneimittelentwicklung in Frage kommen. Die Prüfsubstanzen (Wirkstoffe) werden charakterisiert (z.B.: An welche zellulären Strukturen/ Moleküle binden sie? Gibt es in der synthetisierten Substanz Verunreinigungen?)
In Tiermodellen wird getestet, ob die Substanz neben den gewünschten Effekten auch unerwünschte Wirkungen hat: Gibt es Effekte auf die Funktion von Organen? Wenn es toxische Wirkungen gibt – beschränken sie sich auf einzelne Organe? Ist die Substanz dosisabhängig toxisch? Gibt es Hinweise auf Reprotoxikologie?
Es wird untersucht, wie und wie schnell die Substanz im Körper abgebaut und ausgeschieden wird (Wirkstoffmetabolismus, Biodistribution; Metabolische Profile in versch. Tier-Spezies; Wirkstoff-Eliminierung; Halbwertszeit; Wirkstoffverteilung; Bioverfügbarkeit)
Phase I (Test des Präparats an geringer Anzahl von Teilnehmern, meist 6–10 gesunde Probanden)
Da sich die Ergebnisse aus Zellkulturen und Tiermodellen nicht ohne Weiteres auf den Menschen übertragen lassen, sind Phase-I-Studien darauf ausgelegt, dass Forscher und Ärzte nachvollziehen können, welche Wirkungen ein Prüfpräparat beim Menschen hat. Ziel ist es, zu untersuchen, was in Bezug auf Sicherheit und Verträglichkeit mit dem Prüfpräparat im Körper passiert, nachdem es oral, als Injektion oder Infusion verabreicht wurde. Die Probanden werden auf das Auftreten und die Schwere von Nebenwirkungen beobachtet, die eventuell bei ihnen auftreten können.
In Ausnahmefällen können anstelle von gesunden Probanden auch schwerkranke Patienten, denen keine weiteren Behandlungsoptionen zur Verfügung stehen, an Phase I-Studien teilnehmen.
Phase II (Test des Prüfpräparats an größeren Gruppen von Teilnehmern, meist zwischen 20 und 300 Patienten)
Phase-II-Studien dienen dazu, erste Bewertungen der Sicherheit und Wirksamkeit eines Prüfpräparats bei Patienten vorzunehmen, und werden oft eingesetzt, um festzustellen, ob unterschiedliche Dosierungen der Behandlung unterschiedliche Wirkungen hervorrufen. Den Patienten werden verschiedene Dosierungen des Medikaments verabreicht, und sie werden intensiv beobachtet, um die Wirkungen zu vergleichen und das sicherste und wirksamste Therapieschema zu bestimmen. In vielen Fällen werden mehrere Phase-II-Studien durchgeführt, um das Prüfpräparat in unterschiedlichen Patientenpopulationen oder Indikationen zu prüfen.
Die Phase II-Studien lassen sich noch weiter unterteilen:
Phase IIa „Proof of Concept“: Überprüfung des Therapiekonzepts
Phase IIb „Dose Finding“: Ermittlung der besten Dosierung des Prüfpräparats
Phase III (Test des Prüfpräparats an großen Patientengruppen, 300 bis 3000 und mehr Patienten)
In Phase-III-Studien geht es um die Bestätigung der Sicherheit und Wirksamkeit eines Prüfmedikaments. Es nimmt grundsätzlich eine große Anzahl von Patienten teil, um die Vorteile und die Sicherheit hinreichend zu bestätigen. Diese Studien können, wie in früheren Phasen auch, aus einem oder mehreren Studienarmen bestehen, in denen die Sicherheit und Wirksamkeit des neuen Prüfpräparats anderen etablierten Behandlungen gegenübergestellt werden oder die Verabreichung des Prüfpräparats in Kombination mit anderen Arzneimitteln untersucht wird. Aufgrund der Informationen aus Phase-III-Studien wird festgelegt, wie das Medikament künftigen Patienten am besten verordnet werden kann.
Phase IV (nach der Zulassung des Arzneimittels; Rückmeldung von großen Anzahlen von Patienten, die das Arzneimittel einnehmen oder eingenommen haben)
Phase-IV-Studien erfolgen, nachdem das Arzneimittel von den Behörden die Marktzulassung erhalten hat. Sie dienen dazu, umfassendere Informationen über die Wirksamkeit und Sicherheit des neuen Arzneimittels bei einer großen Anzahl von Patienten sowie bei Untergruppen von Patienten zu erheben und das Medikament mit bereits verfügbaren Behandlungen zu vergleichen und/oder zu kombinieren. Diese Studien sind darauf ausgelegt, die langfristigen Auswirkungen der Behandlung mit dem Arzneimittel zu bewerten. Auf diese Weise können seltener auftretende unerwünschte Ereignisse erfasst werden.
Patienten-orientierte Forschung Bildgebung
Ziele
Die Arbeitsgruppe “Bildgebung” beschäftigt sich mit Methoden um die Struktur und Funktion des Gehirns bei Gesunden und Patienten mit neurodegeneration Erkrankungen (besonders die Demenzen und Parkinsonerkrankungen) sichtbar zu machen.
Besonders interessiert uns welche Rolle entzündliche Prozesse bei der Entstehung und Entwicklung von neurodegeneration Erkrankungen spielen. Wir haben eine spezielle Methode der Positronenemissionstomographie (PET) mitentwickelt die es erlaubt minimalinvasiv am lebenden Patienten neuroinflammatorischen Prozesse sichtbar zu machen und den Effekt gezielter therapeutischer Interventionen zu untersuchen.
Wir arbeiten eng regional, national und international in Kooperationen und Konsortia mit ähnlichen klinischen und wissenschaftlichen Interessen.
Bei Interesse an unserer Arbeit oder Promotionsthemen wenden Sie sich bitte an den Leiter der Arbeitsgruppe, Dr Alexander Gerhard (Leitender Oberarzt Geriatriezentrum Haus Berge und Senior Lecturer for Neurology University of Manchester UK), Alexander.Gerhard@uk-essen.de
Unten stehend einige wichtige Publikationen und Weblinks unserer Gruppe.
Publikationen:
Gerhard A. In-vivo-Bildgebung „neuroinflammatorischer Veränderungen“ mit PET; Grundlagen und Anwendung bei Parkinson-Syndromen. Nuklearmediziner 2016; 39(04): 309-15.
Gerhard A. TSPO imaging in parkinsonian disorders. Clin Transl Imaging 2016; 4: 183-90.
Dodel R, Spottke A, Gerhard A, Reuss A, Reinecker S, Schimke N, et al. Minocycline 1-year therapy in multiple-system-atrophy: Effect on clinical symptoms and [(11)C] (R)-PK11195 PET (MEMSA-trial). Mov Disord 2010; 25(1): 11.
Gerhard A, Pavese N, Hotton G, Turkheimer F, Es M, Hammers A, et al. In vivo imaging of microglial activation with [(11)C](R)-PK11195 PET in idiopathic Parkinson's disease. Neurobiol Dis 2006; 21(2): 404-12. Epub 2005 Sep 21.
Weblinks:
- GENFI (Genetic FTD Initiative)
- INMiND (Imaging of Neuroinflammation in Neurodegenerative Diseases)
- EMSA-SG (European MSA Study Group)
- Prospect UK (PSP Research Network)
- A Gerhard medline listed publications
Forschungsförderung
 |
 |
Ernst und Margot Faber-Stiftung |  |
 |
 |
 |
|||
